
Артикул: 3752
Набор реагентов для иммуноферментного выявления суммарных антител (IgA, IgM, IgG) к антигену CagA Helicobacter pylori в сыворотке или плазме крови человека. Рассчитан на проведение 96 анализов, включая контрольные измерения. Возможны 12 независимых постановок ИФА по 8 анализов каждая, включая контроли. В основе набора реагентов рекомбинантный антиген CagA H.pylori, сорбированный на внутренней поверхности лунок разборного полистиролового планшета, и в составе конъюгата. Принцип метода основан на твердофазном иммуноферментном анализе, в ходе которого при взаимодействии исследуемых образцов сывороток крови с иммобилизованным рекомбинантным антигеном, происходит связывание специфических антител и образование комплекса антиген-антитело, который выявляется с помощью иммуноферментного конъюгата. Во время третьей инкубации с ТМБ раствор в лунках, содержащих комплексы антиген-антитело, окрашивается. Реакцию останавливают внесением стоп-реагента. Результат регистрируют, измеряя оптическую плотность. Интенсивность окрашивания пропорциональна количеству содержащихся в исследуемом образце суммарных антител к антигену CagA H. pylori
Цена: По запросу
Минимальный заказ расходных материалов — 5000р
По наличию уточняйте у наших менеджеров
Звоните! +7 (499) 113-01-19 (Работаем по всей РФ)
или оставьте заявку на почту info@labmed-market.ru
Доставка
- — В любой регион РФ — до 5 дней
Характеристики товара
Вид упаковки:
картонная коробка
Технические характеристики
* Метод анализа: ИФА.
Количество определений 96 (12х8).
Особенности метода: однократная промывка планшета перед работой, одинаковое количество промывок после каждой инкубации.
Время анализа не более 1 час 25 мин.
Наличие: готового раствора ТМБ, пленки для заклеивания планшета, пакета для планшета типа зип-лок, ванночек для реагентов, наконечников для пипеток, унифицированных неспецифических компонентов ФСБ-Т, стоп-реагента, регистрационного удостоверения.
Срок годности на момент поставки не менее 80% от нормативного.
Регистрация результата при длине волны 450 нм.
Условия хранения: при температуре 2…8C, замораживание недопустимо.
Возможность транспортирования при температуре до 25С не менее 9 суток.
Срок годности — 1 год с даты производства, указанного на этикетке.
Зарегистрировано в Росздравнадзор (ФСР 2011/12129)
Функциональное назначение
Качественное определение — образцы оценивают как положительные, сомнительные или отрицательные. Предусмотрен расчет коэффициента позитивности. Применяется для эпидемиологического скрининга крови, диагностики заболеваний желудка и двенадцатиперстной кишки как составная часть комплексного клинического обследования пациентов
ООО «ЛЕВЕЛ» является официальным представителем ведущих производителей медицинского оборудования. Всегда в наличие более 50 000 изделий
Подробную информацию для заказа Хеликобактер Helicobacter pylori-CagA-антитела-ИФА-БЕСТ, 12х8 можете узнать по телефону или оставив заявку на почту info@labmed-market.ru
4 причины купить Хеликобактер Helicobacter pylori-CagA-антитела-ИФА-БЕСТ, 12х8 в ООО «ЛЕВЕЛ»
- Профессиональный подбор медицинского оборудования от экспертов с 10+ летнем опытом. Специалисты ООО «ЛЕВЕЛ» грамотно проконсультируют вас в выборе с учетом технических требований в удобное для вас время.
- Лучшие цены от официального представителя, только прямые поставки без лишних посредников. С нами вы экономите.
- Продукция всегда в наличии. Наши клиенты могут заказать Хеликобактер Helicobacter pylori-CagA-антитела-ИФА-БЕСТ, 12х8 с доставкой по РФ и странам СНГ
- Гарантия и сервис: монтаж, установка и ввод в эксплуатацию, гарантийное и постгарантийное обслуживание, Ремонт по стандартам производителя.
Регистрационное удостоверение Хеликобактер Helicobacter pylori-CagA-антитела-ИФА-БЕСТ, 12х8.pdf
Данный интернет-сайт носит информационный характер и ни при каких условиях не является публичной офертой. Сайт информирует о товаров, его характеристиках и тд, но не предлагает совершение сделки купли-продажи
C этим товаром смотрят
Герпес простой тип 1 и 2 (HSV-1/2 пул), IgM качествен., 96х01
i
Тест основан на методе двухстадийного непрямого иммуноферментного анализа. Антигенный материал, представляющий собой дериват клеточной культуры, зараженной ВПГ первого и второго типа, адсорбирован на лунках микропланшета. При внесении в лунки контролей и проб, находящиеся в них антитела к ВПГ связываются с иммобилизованным антигеном. После промывки, удаляющей не связавшиеся компоненты сывороток, в лунки добавляется конъюгат, представляющий собой антитела к IgM человека, меченые пероксидазой хрена (HRP). В результате инкубации на поверхности лунок образуется комплекс: Антиген ВПГанти-ВПГ-IgMанти-IgM антитела-HRP. Буфер для разведения проб содержит антитела к IgG человека для предотвращения влияния ревматоидного фактора и устранения конкуренции специфического IgG за связывание с антигеном. После повторной промывки, удаляющей не связавшийся конъюгат, в лунки вносится субстрат. Ферментативная реакция пероксидазы с субстратом ТМБ приводит к образованию окрашенного продукта, интенсивность окраски которого пропорциональна уровню IgM к ВПГ в пробе и может быть определена фотометрированием при 450 нм. Результат интерпретируется при сравнении с расчетным значением уровня отсечения cut-off
Трихинеллы, иммуноферментный тест, IgG качеств., 96х01
i
Иммуноферментная тест-система RIDASCREEN® для определения антител класса IgG к Trichinella spiralis, метод основан на двухстадийном непрямом ИФА. Специфические очищенные антигены трихинелл сорбированы на твердой фазе лунок микропланшета. В лунки вносят разведенные образцы сыворотки крови и контроли, инкубируют при комнатной температуре. При наличии в них специфических антител, связываются с иммобилизованными антигенами. Не связавшиеся антитела удаляются промывкой. На второй стадии в лунки вносят конъюгированный с пероксидазой белок А, обладающий высокой аффинностью к Fc фрагменту IgG человека. После инкубации не связавшийся конъюгат удаляется промывкой. Добавляют субстрат (перекись мочевины) и хромоген (ТМБ). Во время инкубации фермент, связавшийся с поверхностью лунок, преобразует бесцветный субстрат/хромоген в голубую жидкость. Стоп-реагента меняет ее цвет на желтый. Оптическую плотность измеряют фотометрически, интенсивность окраски прямо пропорциональна концентрации антител в образце
Синонимы: суммарные антитела к антигену CagA Helicobacter pylori, Helicobacter pylori антитела суммарные, Helicobacter pylori (хеликобактериоз) антиген CagA суммарные антитела (IgA, IgM, IgG); Helicobacter pylori CagA, IgA, IgM, IgG antibodies.
Связанные тесты: определение антител IgA к Helicobacter pylori, определение антител IgM к Helicobacter pylori, определение антител IgG к Helicobacter pylori, выявление ДНК Helicobacter pylori.
Определение суммарных антител к белку CagA Helicobacter pylori проводится для диагностики заболеваний желудка и двенадцатиперстной кишки. Данное исследование входит в состав программы обследования с патологиями желудочно-кишечного тракта. Данный показатель выявляет риск развития болезней двенадцатиперстной кишки и рака желудка.
Исследование позволит вашему врачу:
- Выявить причину гастрита;
- Выявить причину язвы двенадцатиперстной кишки;
- Оценить риск развития рака желудка;
- Диагностировать хеликобактериоз;
- Провести раннюю диагностику хронического гастрита, ассоциированного с Helicobacter pylori;
- Выявить показания к назначению терапии против Helicobacter pylori;
- Оценить эффективность терапии.
Исследование рекомендуется проводить при:
- Дискомфорте и болях в животе;
- Чувстве полноты после еды;
- Тошноте;
- Изжоге;
- Отрыжке;
- Необъяснимой потере в весе;
- Язвенной болезни желудка и/или двенадцатиперстной кишки;
- Гастрите;
- Раке желудка у ближайших родственников;
- Выявлении Helicobacter pylori у совместно проживающих лиц и родственников;
- Невозможности проведения эндоскопии;
- Профилактическом обследовании для выявления рисков развития язвы двенадцатиперстной кишки или рака желудка;
- Оценке эффективности терапии;
- Дефиците витамина В12;
- Повышенном содержании гомоцистеина;
- Депрессии и других расстройствах со стороны нервной системы;
- Атеросклерозе;
- Инсульте;
- Инфаркте.
Метод:
Иммуноферментный анализ (ИФА).
Материал для исследования:
Сыворотка крови.
Подготовка к исследованию
Анализ сдавать строго натощак.
За 12 часов исключить прием алкоголя, курение, физические нагрузки.
Исключить прием лекарств (по согласованию с лечащим врачом).
За 15 минут до сдачи анализа соблюдать физический и психологический покой.
Особые условия:
Предварительная запись не требуется.
Формат выдачи результата:
«положительный», «отрицательный», «сомнительный».
Положительный результат может свидетельствовать о:
- Текущем заболевании, вызванным Helicobacter pylori;
- Язвенной болезни;
- Высоком риске развития язвенной болезни;
- Высоком риске развития рака желудка;
- Перенесенной инфекции (антитела в крови могут сохраняться до 3 лет).
Отрицательный результат может свидетельствовать о:
- Отсутствии инфицирования Helicobacter pylori;
- Недавнем инфицировании Helicobacter pylori (менее 3 недель).
Комментарий:
Диагноз ставит лечащий врач на основании комплекса лабораторных анализов и других видах исследований.
Содержание
Описание
Источники и пути передачи
Что показывает анализ на HP
Показания к анализам
Анализы для диагностики хеликобактера
Методы диагностики хеликобактера
Лучший тест на хеликобактер
Подготовка к анализу
Повторный тест на хеликобактер
Расшифровка анализов
Понравилась статья?
Оставьте оценку
Хочу поделиться данной статьей от ЛабСтори
ЖКТБактерии

Источники и пути передачи
Что показывает анализ на HP
Анализы для диагностики хеликобактера
Методы диагностики хеликобактера
Лучший тест на хеликобактер
Повторный тест на хеликобактер
Что такое Helicobacter pylori?
Хеликобактер пилори (H. pylori или же Helicobacter pylori) – это спиралевидная грамотрицательная микроаэрофильная бактерия. Бактерия Helicobacter pylori является крайне опасным и в то же время самым распространенным патогеном человека, приводящим в случае инфицирования к развитию язвенной болезни желудка и 12-перстной кишки, возможному развитию опухолевого процесса желудочно-кишечного тракта.
Источники и пути передачи Helicobacter pylori
Источником инфекции является инфицированный человек. Он может быть, как уже больным, так и бактерионосителем. Тем не менее бактерия Helicobacter pylori может быть обнаружена и у обезьян, и у кошек и у свиней, что подтверждает сложность локализации заболевания с учетом большого количества вариантов поступления возбудителя в организм теоретического больного.
Механизмом передачи возбудителя является фекально-оральный (нарушение первичной гигиены) и орально-оральный (саливационным путем), а пути передачи имеют большую разновидность: контактно-бытовой, алиментарный, ятрогенный, водный, артифицированный и даже через не прошедшие специальную обработку лабораторные инструменты (щипцы, эндоскопы и т.п.).
Зачем делать анализ на Helicobacter pylori?
Существование Хеликобактер пилори, который является болезнетворным агентом бактериальной природы, в больших количествах в просвете желудка и кишечника, указывает на озвученные выше заболевания, а иногда и становится триггером к их появлению и становлению. Своевременная диагностика и обнаружение Helicobacter pylori позволяет снизить шанс обострения и развития тяжелых патологических состояний, нивелируя возможные медикаментозные издержки и вред здоровью больного.
Показания для назначения анализов на Helicobacter pylori
Анализы на наличие Helicobacter pylori проводят в следующих случаях:
- После операции по резекции желудка по поводу рака желудка.
- При наличии неуточненной диспепсии ЖКТ.
- При наличии желания, волеизъявления и готовности, высказанной самим теоретически больным человеком сразу после соответствующих консультаций со своим лечащим врачом.
- В преддверии длительного курса терапии Аспирином, в случаи наличия у больного высокого риска развития язв и идущих с ними в связке патологических осложнений.
- В случае долгого применения Аспирина в малых поддерживающих дозах, и, при том, имеющиеся в анамнезе болезни желудочно-кишечного тракта, сопровождающиеся перфорацией стенок ЖКТ с последующим кровотечением.
- Наличие у больного ГЭБ (гастроэзофагеальной рефлюксной болезни), в связи с чем им необходим длительный прием ИПП (ингибиторов протонной помпы).
- В связи с профилактикой рака желудка и возможными предрасположенностями к канцерогенным заболеваниям ЖКТ.
- При обнаружении в анализах крови и гематограммах ярко выраженной (однако не имеющей особых причин) железодефицитной анемии и идиопатической тромбоцитопенической пурпуры, аутоиммунной тромбоцитопении.
- При наличии выраженного дефицита витамина В12.
- В случаи обнаружения язвы желудка, двенадцатиперстной кишки, а также их наличия в настоящее время или в прошлом времени, в случаи сопутствующих им осложнений или без них.
- Если обнаруживается наличие лимфомы в ее MALT разновидности, то есть при подтверждении ее связи со слизистой оболочкой желудка.
- В случае наличия кишечной метаплазии или атрофии слизистой оболочки желудка.
- При наличии генетических предрасположенностей в сфере канцерогенных новообразований желудочно-кишечного тракта. Подразумеваются, в первую очередь, прямые родственники (сестры, братья, отец, мать, дедушки и бабушки) в случае подтверждения у них в анамнезе рака желудка.
- В связи с обнаружением функциональной диспепсии в организме больного с характерной симптоматикой в виде вздутия, дискомфорта в эпигастральной области живота, которые возникают без особых причин или предпосылок, а также в виде приступов тяжести.
- Для снижения возможности образования кровотечений из верхних отделов желудочно-кишечного тракта, для снижения риска появления пептической язвы в случае лечения заболеваний при помощи НПВП (нестероидные противовоспалительные препараты). Нестероидные противовоспалительные препараты являются известными катализаторами лекарственных язв и гастритов, что коррелирует с тем, что чаще всего пациент принимает их долгое время, а иногда и пожизненно. Это не может не привести к повышенной опасности развития патологий, а связка Хеликобактер пилори с НПВП приводит к двойному риску образования соответствующих заболеваний.
Анализы для диагностики Helicobacter pylori
Для диагностики Хеликобактер пилори существует ряд процедур лабораторной диагностики. В основе своей данные методики возможно разделить на две обширные категории:
- инвазивные методы (то есть с прямым введением в организм человека особых инструментов, с использованием техники эзофагогастродуоденоскопии или «ЭФГДС», а также с изъятием гистологического материала и с дальнейшим использованием молекулярных и бактериологических методов в тандеме);
- неинвазивные методы (включающие в себя ряд методов без прямого вмешательства в организм человека посредством приборов или же инструментов).
К инвазивным методам относятся: быстрый уреазный тест, ПЦР (с выявлением Н. рylori в биоптате), культуральный метод, гистологический (цитологический) метод.
К неинвазивным методам относятся: уреазный дыхательный тест серологический метод (ИФА), ПЦР (выявление Н. рylori в кале).
Все методы диагностики Helicobacter pylori
- Быстрый уреазный тест (или БУТ) – основывается на способности Хеликобактер пилори воспроизводить фермент уреазу, в функции которого входит разрушение мочевины до аммиака и углекислого газа. В результате данной конверсии появляется аммиак, который ощелачивает среду, изменяя цвет индикатора с желтого на малиновый. Весь процесс происходит при взятии материала напрямую из желудка. Его помещают на индикаторную бумагу, в случаи положительного исхода теста – изменяется цвет.
- Уреазная проба с биоптатом слизистой оболочки (или же CLO-тест, Campylobacter-like organism test) – надежный и относительно простой вариант выявления Хеликобактер пилори. Схема его проста – биоптат располагается в среду, содержащую мочевину и индикатор феноловый красный. Положительный результат проявляется изменением окраски среды с желтой на красную в результате расщепления мочевины уреазой возбудителя и защелачивания среды образующимся аммиаком.
- Уреазный дыхательный тест (С-уреазный дыхательный тест, мочевинный дыхательный тест) – является золотым стандартом. Отличается своей максимальной объективностью, специфичностью и чувствительностью, приближающейся к 100%. Через 5 минут после приема 200 мл апельсинового или яблочного сока в специальный герметичный контейнер. Затем пациент выпивает приготовленный медицинским персоналом раствор с 13С- меченой мочевиной. В течение 30 минут пациент спокойно сидит в медицинском офисе, строго через 30 минут после приема раствора проводят сбор выдыхаемого воздуха во второй контейнер. В дальнейшем происходит оценка уреазного теста в пробах до и после приема раствора препарата (обозначается как DOB – Delta over Baseline, измеряется в промилле.
- <3,0 – отрицательный тест;
- 3,0-4,5 – сомнительный;
- >4,5 – положительный.
- Анализ кала на антиген H. pylori – является неинвазивным, удобным, скорым и недорогим тестом, основанном на скором распознавании бактериального антигена в стуле. Для этого используется диагностика при помощи ПЦР и ИХМ. ПЦР основывается на выявлении в исследуемом материале фрагментов генома возбудителя, то есть генов уреазы – ure A, ure B, ure C.
- Культуральный метод – это метод, использующийся в специальных случаях, например для определения верного антибиотического препарата в ситуации, когда бактериальная культура Хеликобактер пилори проявляет свою резистентность по отношению к типичной антибиотикотерапии рядовыми препаратами. В качестве питательной среды используются плотные среды с наличием сыворотки крови или обычной крови. Инкубация происходит при 37 градусах С в условиях азота и углекислого газа.
- Цитологический метод – является общепринятым «золотым стандартом» диагностики Helicobacter pylori. Цитологический метод – это самый популярный и распространенный методы определения из мазков-отпечатков при проведении ФГДС.
- Одним из его неоспоримых плюсов является возможность визуализации бактерий в биоптатах посредством особого окрашивания исследуемого материала при помощи гематоксилина и эозина, с помощью серебросодержащих красителей, толуидинового синего, карболового фуксина, по Романовскому-Гимзе.
- Серологический метод, ИФА для определения антител IgG, IgM, IgA к H. pylori в сыворотке крови. Состоит из обнаружения специфических циркулирующих антител в крови к H. pylori с помощью иммуноферментного анализа.
- Биопсия – инвазивный метод исследования, диагностирующий инфекцию Helicobacter pylori. Он считается наиболее надежным, поскольку обеспечивает точность в 100% случаев при определении наличия или отсутствия бактерии. Он основан на взятии образцов эпителия желудка во время гастроскопии, после чего биоматериал направляется в лабораторию для проведения бактериологического и гистологического анализа. Результаты бактериологического исследования обычно доступны через 12 суток после выполнения биопсии. Этот метод позволяет не только подтвердить наличие инфекции, но и оценить степень колонизации стенок желудка бактерией.
Какой тест на Хеликобактер является самым лучшим и достоверным?
Для начальной диагностики и оценки эффективности терапии рекомендуется проведение дыхательного теста с мочевиной. Он является золотым стандартом на первом этапе исследования и признан одним из наиболее точных методов оценки эффективности лечения инфекции Helicobacter pylori.
Кроме того, есть иной вариант, где приоритет отдается анализу кала на наличие антигенов Helicobacter pylori.
Исследование крови на наличие антител к бактерии является информативным методом при первичной диагностике перед началом терапии и является наиболее распространенным методом диагностики. Согласно рекомендациям, наиболее предпочтительным является проведение анализа крови на определение антител класса IgG. Однако при обследовании пациентов, которые не получали лечение от бактерий Helicobacter pylori или принимают антибиотики/ингибиторы протонной помпы, наиболее информативным является диагностирование антител IgG методом иммуноферментного анализа (ИФА).
Антитела класса IgA обычно обнаруживаются вскоре после инфицирования и могут использоваться для оценки активности воспалительного процесса, в то время как количество антител IgM может изменяться в зависимости от стадии заболевания. Диагностика методом полимеразной цепной реакции (ПЦР) позволяет точно определить наличие Helicobacter pylori в различных формах.
Как подготовиться к исследованию
При сдаче биоматериала для анализа на Helicobacter pylori необходимо следовать определенным правилам:
- Перед сдачей анализа необходимо проконсультироваться с врачом и получить рекомендации о подготовке к процедуре.
- Обычно перед сдачей кала на анализ требуется придерживаться специальной диеты. В течение нескольких дней до сбора кала следует исключить из рациона красящие продукты (такие, как свёкла, черная смородина), продукты с грубой клетчаткой (капуста, морковь), а также ограничить прием ингибиторов протонной помпы.
- Биоматериал должен быть собран в специальный контейнер или тару, следуя инструкциям по сбору и хранению.
- Важно избегать загрязнения биоматериала другими жидкостями или дезинфицирующими средствами.
- При сдаче крови на анализ необходимо соблюдать правила асептики и использовать стерильные принадлежности для забора крови.
- Пациент должен соблюдать рекомендации врача относительно приема лекарств и диеты перед сдачей анализа.
- Период сдачи анализа должен быть не ранее чем через месяц после окончания приема антибиотиков.
- За три дня до сбора материала следует избегать употребления красящих продуктов, таких как чай, кофе, красные и оранжевые фрукты и овощи, куркуму, карри, соевый соус.
- Необходимо исключить из рациона продукты с грубой клетчаткой, такие как капуста, редька, редис, перловая каша, отруби, свёкла.
- Не следует принимать лекарства, которые стимулируют моторную функцию кишечника, такие как Лактулоза, Мотилиум.
- Рекомендуется воздержаться от употребления алкоголя и антацидных средств, таких как Альмагель.
- Сбор материала рекомендуется проводить в течение первой недели после появления симптомов заболевания, так как концентрация Helicobacter pylori в кале снижается с течением времени.
- Перед сдачей анализа следует сократить употребление рыбы и мяса, предпочтительнее приготовить их на пару или варить. Рекомендуется употреблять каши, кисломолочные продукты, овощные и фруктовые пюре, слабые супы, нейтральные натуральные соки и чай.
- Материал для анализа необходимо собирать в специальный контейнер, заполняя его не более чем на треть и плотно закрывая крышкой.
- Контейнер с материалом должен быть доставлен в лабораторию как можно скорее, предпочтительно в день сбора. Если невозможно сразу доставить материал, его можно хранить в холодильнике не более 2 суток при температуре не выше +4 °C. При необходимости более длительного хранения материал можно заморозить при температуре -20 °C.
- Не следует брать пробы во время менструации, а также после проведения клизмы или других внутренних исследований кишечника, если в них содержится кровь, гной, моча, слизь, даже в минимальных количествах. Это может привести к недостоверным результатам анализа.
Соблюдение этих правил и методик поможет получить достоверные результаты анализа на Helicobacter pylori и обеспечит эффективность проведенного лечения.
Повторное тестирование на наличие Helicobacter pylori
Повторное тестирование на наличие Helicobacter pylori является крайне важным элементом лечения данной инфекции, учитывая ее высокую способность к восстановлению после проведенной терапии или в случае некачественно проведенной медикаментозного лечения.
Повторное тестирование на наличие Helicobacter pylori обычно рекомендуется в следующих случаях:
- После завершения курса лечения. В случае окончания терапии наличие бактерии может быть проверено, дабы оценить эффективность лечения и подтвердить исчезновение инфекции.
- В случае сохранения патологической симптоматики. Если у человека сохраняются симптомы, связанные с инфекцией Helicobacter pylori, (диспепсия, эпигастральная боль, дискомфорт в желудке и т.д.), врач может рекомендовать повторное тестирование для проверки наличия инфекции.
- В случае рецидива заболевания и повторного обсеменения болезнетворными бактериями. Если происходит рецидив инфекции, после завершения успешного курса лечения, может быть проведено повторное тестирование для подтверждения реинфекции или сохранения бактерий в просвете ЖКТ.
Обычно повторное тестирование проводится через 4-6 недель после завершения курса лечения, чтобы дать организму время избавиться от бактерии и оценить эффективность терапии.
Время повторного тестирования может различаться в зависимости от конкретной ситуации, конфигурации и индивидуальных особенностей заболеваний у пациента.

Расшифровка результатов анализов Helicobacter pylori
Только врач имеет квалификацию и знания для интерпретации результатов анализов на Helicobacter pylori, устанавливать окончательный диагноз и назначать соответствующее лечение. Однако изучив бланк с результатами, некоторые выводы можно сделать и самостоятельно.
Результаты могут быть следующими:
- Анализ кала на Хеликобактер – это качественное исследование, в его результатах могут быть указаны только 2 варианта: «отрицательный» или «положительный» результат. Если результат отрицательный, это означает, что бактерия не обнаружена, а положительный результат указывает на наличие заболевания в данный момент или указывает на инфицирование в прошлом. Результаты этого анализа доступны сразу на следующий день после сдачи.
- Анализ крови на Хеликобактер производится методом ИФА. Анализ методом ИФА на наличие иммуноглобулинов IgG, IgM и IgA представляет собой полуколичественный метод. Пробу крови пациента разбавляют в различных концентрациях с раствором (1:2, 1:10, 1:400). Затем определяют количество антител и сравнивают с образцом. Если количество иммуноглобулинов меньше, чем в образце, результат считается отрицательным; если больше – положительным. Если количество антител почти совпадает с образцом, результат считается сомнительным. Оценка уровня иммуноглобулинов каждого типа проводится отдельно и в совокупности.
- Анализ на наличие IgG: положительный – ≥ 1,1 Ед/мл, отрицательный – < 0,9 Ед/мл, сомнительный – 0,9–1,1 Ед/мл.
- Анализ на наличие IgA: положительный – ≥ 1,1 Ед/мл, отрицательный – < 0,9 Ед/мл, сомнительный – 0,9–1,1 Ед/мл.
- Анализ на наличие IgM: положительный – ≥ 40 Ед/мл, отрицательный – < 36 Ед/мл, сомнительный – 36–40 Ед/мл.
- Анализ крови методикой Вестерн-блот – это относительно не распространенное исследование (из-за его высокой сложности) требует много времени на проведение (до шести дней), а также имеет более высокую стоимость, чем стандартное ИФА. В результате вестерн-блоттинга выявляется наличие и интенсивность полос тест-системы, указывающих на присутствие антител класса IgA к различным антигенам Helicobacter pylori. Результат вестерн-блоттинга может быть интерпретирован как «отрицательный», «положительный» или «неопределенный». Положительный результат свидетельствует о наличии инфекции. Отрицательный результат указывает на отсутствие антител и инфекции или на ремиссию. При получении сомнительного результата рекомендуется повторить вестерн-блоттинг через 10-14 дней.
- Дыхательный уреазный тест на Хеликобактер. Первую порцию выдыхаемого воздуха пациент сдает через 5 минут после приема 200 мл апельсинового или яблочного сока в специальный герметичный контейнер. Затем пациент выпивает приготовленный медицинским персоналом раствор с 13С- меченой мочевиной. В течение 30 минут пациент спокойно сидит в медицинском офисе, строго через 30 минут после приема раствора проводят сбор выдыхаемого воздуха во второй контейнер. В дальнейшем происходит оценка уреазного теста в пробах до и после приема раствора препарата (обозначается как DOB — Delta over Baseline, измеряется в промилле.
- <3,0 – отрицательный тест
- 3,0-4,5 – сомнительный
- >4,5 – положительный
Описанные неинвазивные лабораторные методы анализа наличия Helicobacter pylori отличаются своей точностью и позволяют гастроэнтерологам объективно оценить клиническую ситуацию.
Существует несколько способов обнаружения бактерии Helicobacter pylori. Выбор конкретного метода зависит от различных факторов.
Остались вопросы?
Если у вас остались вопросы, то наша информационная служба ответит на все
вопросы — +7 (800) 333-33-84.
Информация проверена экспертом 🧡
Цыганова Ирина Викторовна
Специалист клинической лабораторной диагностики
Информация проверена экспертом 🧡
Цыганова Ирина Викторовна
Специалист клинической лабораторной диагностики
Похожие статьи

ГормоныПищеварительная система

ПитаниеПищеварительная система
Дата публикации 4 августа 2023Обновлено 7 февраля 2024
Определение болезни. Причины заболевания
Хеликобактериоз (Helicobacteriosis) — это инфекционное заболевание, при котором возникает хроническое воспаление и язва желудка и/или двенадцатиперстной кишки [1].
Возбудитель болезни — бактерия хеликобактер пилори (H. pilory).

Хеликобактериоз
Краткая характеристика возбудителя
Хеликобактер пилори (Helicobacter pylori) относится к семейству Helicobacteraceae, роду Helicobacter. Для человека опасны штаммы Н. pylori, H. heilmannii, H. cinaedi, H. fennelliae, H. rappini [1]. Всего известно несколько десятков штаммов этого возбудителя, но чаще всего люди заражаются именно H. pylori. Остальные представители встречаются крайне редко, и не доказано, что они могут вызывать атрофический гастрит с переходом в рак желудка. Поэтому под термином «хеликобактериоз» подразумевается инфицирование именно Н. pylori.
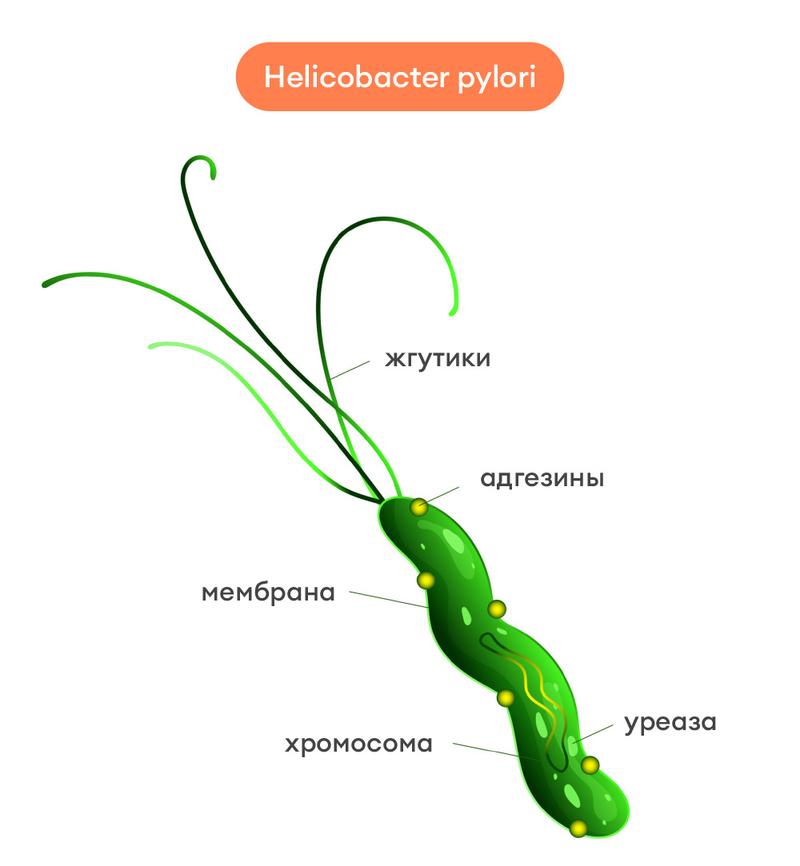
Н. pylori — это микроаэрофильная (т. е. требующая небольших концентраций кислорода для роста), жгутиковая спиралевидная бактерия, по форме напоминающая букву S. На одном из концов хеликобактер пилори находится от 1 до 6 жгутиков, придающих ему большую подвижность. Cпор и капсул бактерия не образует. По Граму окрашивается в красный цвет (грамотрицательная). Под микроскопом чаще наблюдаются скопления бактерий и попарное расположение с конфигурацией по типу «ласточкин хвост» или «запятая».
Н. pylori выделяют из воды, кала, зубного налёта и слюны.
В 2005 году за изучение того, как H. pylori влияет на развитие гастрита, язвы желудка и двенадцатиперстной кишки, учёный Робин Уоррен и его коллега Барри Маршалл получили Нобелевскую премию [2].
Как можно заразиться хеликобактер пилори
Источник инфекции — заражённый человек (больной или бактерионоситель) [6]. Хеликобактер пилори также выявляют у домашних кошек, свиней и обезьян.
Основные пути передачи:
- Орально-оральный — в результате заброса содержимого желудка в пищевод при рефлюксах Н. pylori попадает в ротовую полость инфицированного пациента. При поцелуях, использовании одной ложки или вилки возбудитель передаётся здоровому человеку.
- Через предметы личной гигиены — как и в примере выше, Н. pylori попадает в ротовую полость инфицированного человека. Затем через общую зубную щётку, зубочистку или зубную нить возбудитель проникает в организм здорового человека.
- Фекально-оральный — бактерии с испражнениями могут попасть на продукты, поверхность посуды, в воду. При употреблении этих продуктов или использовании загрязнённой посуды можно заразиться.
- Гастрально-оральный — источником инфекции является человек с гастростомой (трубкой, которую устанавливают через переднюю брюшную стенку непосредственно в желудок). Заражаются, как правило, родственники или медицинский персонал, ухаживающие за стомой. С выделениями из неё Н. pylori попадает на руки, поверхности предметов, средства по уходу, а оттуда через ротовую полость проникает в организм человека.
Распространённость хеликобактериоза
Всего в мире H. pylori заражено около 50 % населения [12]. Её обнаруживают у 65–92 % взрослых, у 29 % детей в возрасте 5–10 лет и у 56 % подростков в возрасте 11–14 лет. Распространённость этой инфекции среди медицинских работников составляет 55–71 % [6][7][9].
По данным Всемирной гастроэнтерологической ассоциации (WGO), для стран бывшего СССР характерен высокий уровень заражения Н. pylori (более 70 % инфицированных) [5]. Это связано с тем, что люди часто не знают, что хеликобактер пилори приводит к тяжёлым заболеваниям желудка и двенадцатиперстной кишки, и пренебрегают правилами личной гигиены (например, спокойно пьют из одного стакана, едят одной ложкой или вилкой, не используют моющие средства для мытья посуды).
В России 85–90 % хронических гастритов вызвано Н. pylori [3]. Эта бактерия повышает риск развития язвы желудка и двенадцатиперстной кишки на 15–20 %, а рака желудка — на 1,5–2,0 % [5]. С ней связано более 90 % случаев некардиального рака желудка [6], среди вновь выявляемых случаев рака желудка более 79 % вызвано длительным течением этой инфекции [9].
Снижение распространённости Н. pylori в большей степени связано с улучшением гигиены и санитарии среди населения, чем с индивидуальной терапией, так как только меньшая часть заражённых когда-либо получит лечение [5]. Это связано с низкой осведомлённостью и приверженностью пациентов и докторов к лечению хеликобактериоза.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы хеликобактериоза
Специфических признаков хеликобактериоз не имеет и может длительное время протекать бессимптомно. Клиническая картина начинает проявляться при развитии осложнений, чаще всего хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки.
Обычно при хеликобактериозе возникают симптомы, характерные для желудочной диспепсии, которая вызвана нарушением переваривания пищи.
К таким симптомам относятся:
- снижение аппетита;
- изжога;
- тошнота;
- отрыжка воздухом (иногда с запахом тухлой пищи);
- дискомфорт или тяжесть в животе после еды;
- нарушение стула: как запоры (чаще при повышенной кислотности), так и диареи (в основном при развитии атрофии со снижением кислотности) [12].
В редких случаях при хеликобактериозе возникает боль в животе, чаще в эпигастрии (под «ложечкой»), реже в левом или правом подреберье, иногда она может распространяться на всю верхнюю половину живота без чёткой локализации.

Боль в эпигастрии
По характеру боль чаще ноющая или тянущая, пациенты описывают её как болезненный дискомфорт или тяжесть после еды. Также может возникать метеоризм (вздутие).
На более поздних стадиях добавляются общие симптомы, которые связаны с нарастанием воспалительных изменений слизистой желудка. Они могут проявляться снижением веса, авитаминозом и анемией, что сопровождается утомляемостью, ухудшением работоспособности и нарушением сна.
Патогенез хеликобактериоза
Как и при любом инфекционном заболевании, в основе патогенеза хеликобактериоза лежит попадание возбудителя в организм с последующим развитием воспаления.
Н. pylori проникает в желудок через рот с водой или продуктами питания. Бактерия быстро проходит сквозь слой защитной слизи и прикрепляется к эпителию желудка. Благодаря подвижности и способности прикрепляться к поверхности клеток, возбудитель обитает и размножается в слизистом геле, ближе к клеткам эпителия кишечника — эпителиоцитам, где концентрация соляной кислоты минимальна. В сами клетки слизистой оболочки бактерии не проникают: на стенку желудка и двенадцатиперстной кишки они пагубно воздействуют только с помощью вырабатываемых токсинов и агрессивных ферментов, т. е. хеликобактер разрушает клетки эпителия, действуя снаружи.

H. pylori (прикрепление к желудку)
Заражение обычно происходит в детстве, реже во взрослом возрасте. Без лечения бактерия сохраняется в организме пожизненно [2][5].
Факторы вирулентности Н. pylori:
- Подвижность. Благодаря жгутикам и спиралевидной форме бактерия может передвигаться из просвета желудка, где низкий рН, на поверхность слизистой, где он нейтрален.
- Прикрепление. У бактерии есть несколько белков (адгезинов), которые связываются с рецепторами клеток слизистой оболочки желудка. Благодаря этому она прикрепляется к желудочному эпителию, что позволяет ей удерживаться на поверхности желудка, несмотря на постоянное обновление эпителия и слизи.
- Уреаза. Хеликобактер пилори выделяет фермент уреазу, которая расщепляет мочевину на аммиак и углекислый газ. Аммиак нейтрализует кислоту вокруг бактерии — на этом свойстве основаны некоторые тесты для диагностики хеликобактер пилори.
- Токсины. Возбудитель выделяет токсины, повреждающие слизистую оболочку желудка: эндотоксин (липополисахарид клеточной стенки), белок, активирующий нейтрофилы (napA), вакуолизирующй цитотоксин (VacA), белок CagA, воспалительный белок наружной мембраны (OipA) [2][11]. Не каждый штамм Н. pylori вырабатывает весь набор токсинов. Наиболее опасны бактерии, выделяющие CagA и OipA, они чаще вызывают более тяжёлое воспаление слизистой оболочки с развитием язвы и рака желудка [2].
Таким образом, после попадания в желудок возбудитель изменяет окружающую среду под себя, выделяя факторы агрессии: ферменты уреазу, муциназу и каталазу.
Уреаза — разрушает мочевину до аммиака и углекислого газа, меняя значение рН с кислого на щелочное.
Муциназа и каталаза — разрушают защитную слизь, повышая контакт возбудителя с эпителиоцитами.
Активность фермента уреазы регулируется специальными мембранными каналами бактерии, расположенными в её клеточной стенке. Эти каналы открываются при кислом рН и закрываются при нейтральном. Так происходит защелачивание среды обитания Н. pylori. При этом по механизму обратной связи в слизистой оболочке усиливается выработка гастрина и, как следствие, соляной кислоты и пепсина, которые выделяются в просвет желудка.
После удачного заселения, изменения среды и активного размножения хеликобактера пилори на поверхности эпителиоцитов начинают накапливаться токсины. Это приводит к разрушению эпителия и развитию хронического воспаления. При этом есть некоторые особенности при колонизации Н. pylori только антрального (нижнего) отдела желудка или всего органа [11]. При поражении только антрального отдела повышается выработка гастрина и, как следствие, увеличивается кислотопродукция, поэтому чаще развиваются язвы желудка и двенадцатиперстной кишки. При поражении всего желудка из-за воспаления подавляется выработка кислоты, что вместе с избытком гастрина приводит к развитию атрофического гастрита и повышает риск язвы желудка и аденокарциномы.

Колонизация желудка H. pylori
Наибольшее значение среди токсинов имеет цитотоксин VacA, который вызывает образование в клетке вакуолей и её последующую гибель. Другой токсин CagA запускает воспалительную реакцию в слизистой оболочке желудка, стимулируя эпителиоциты вырабатывать интерлейкин-8 [5][11].
В результате описанных процессов разрушается защитный слизистый барьер, погибают эпителиоциты и запускается воспалительная реакция. Со временем воспаление становится хроническим и происходит эрозирование или изъязвление слизистой оболочки желудка. Хеликобактериоз может приводить к острому нейтрофильному гастриту, активному хроническому и атрофическому гастриту, язвенной болезни, кишечной метаплазии, раку желудка, MALT-лимфоме и В-клеточной лимфоме желудка [2][5][9].
Поскольку Н. pylori обладает низкой иммуногенностью (частично антигены возбудителя схожи с антигенами человека), иммунный ответ не нарабатывается, самопроизвольное выздоровление не происходит, а после успешной терапии остаётся риск повторного инфицирования [11]. Риск повторного заражения, как и первичного, зависит от социально-бытовых условий и соблюдения правил личной гигиены. Чем ниже санитарная грамотность, тем выше риск.
Классификация и стадии развития хеликобактериоза
Все инфекционные заболевания имеют общие стадии развития:
- Инкубационный период (от момента инфицирования до первых симптомов).
- Продромальный (появление первых симптомов).
- Период разгара (выраженная клиническая картина).
- Стадия исхода (выздоровление/носительство/смерть) [15].
Для хеликобактериоза эти стадии имеют ряд особенностей: симптомы инфекции слабо выражены, поэтому продромальная стадия и период разгара не отличаются друг от друга. От момента инфицирования до появления первых симптомов может пройти более 10 лет.
Стадии развития хеликобактериоза можно представить в виде цепочки последовательных событий:
- Возбудитель попадает в желудок (инфицирование).
- Бактерия размножается и выделяет ферменты, токсины и продукты жизнедеятельности.
- Возбудитель колонизирует слизистую желудка, но не распространяется за его пределы (диссеминация).
- Ферменты, токсины и продукты жизнедеятельности бактерий воздействуют на клетки слизистой оболочки желудка.
- Развивается хроническое воспаление (гастрит) или язва.
- На фоне хронического атрофического гастрита развивается рак желудка или MALT-лимфома [15].

Развитие хеликобактериоза
Осложнения хеликобактериоза
К осложнениям хеликобактериоза можно отнести заболевания, ассоциированные с этой инфекцией:
- гастрит;
- язвенная болезнь желудка (70–85 % пациентов с язвой желудка инфицированы Н. pylori) [3];
- язвенная болезнь двенадцатиперстной кишки (инфицированы 90–95 % пациентов) [3];
- рак желудка (H. pylori повышает риск развития рака желудка на 1,5–2,0 % [5], более 90% случаев рака антрального отдела связано с этой инфекцией [6]);
- MALT-лимфома желудка [5][3][10].
Переломным моментом для развития рака является атрофия слизистой оболочки желудка из-за длительного течения гастрита. Хронический гастрит со временем становится атрофическим, что является предраковым заболеванием. Поэтому диагностировать и лечить гастрит нужно на ранних стадиях, до развития атрофии [5][7].
К сожалению, каких-либо специфических симптомов именно хронического атрофического гастрита нет. Поэтому диагностика инфекции H. pylori должна проводиться при всех случаях выявления гастрита и/или язвы желудка и двенадцатиперстной кишки, а также у всех пациентов из групп риска (например, при длительном приёме НПВС, ИПП, состояние после резекции рака желудка или пациентам, у чьих близкие родственников был выявлен рак желудка). Своевременное лечение не даёт воспалительному процессу стать хроническим, предотвращает атрофию и рак желудка.
Диагностика хеликобактериоза
Показания для диагностики на инфекцию Н. рylori:
- Язва двенадцатиперстной кишки и/или желудка в прошлом или настоящем, с осложнениями или без них.
- Лимфома, связанная со слизистой оболочкой желудка (MALT-лимфома).
- Атрофия и/или кишечная метаплазия слизистой оболочки желудка.
- Состояние после резекции рака желудка.
- Пациенты, чьи близкие кровные родственники (родители, братья и сестры, дети, бабушки и дедушки) страдают или болели раком желудка.
- Желание пациента (после подробной консультации с лечащим врачом).
- Функциональная диспепсия (тяжесть, вздутие и дискомфорт в верхней части живота, возникающие без очевидных причин).
- Снижение риска развития пептической язвы и кровотечения из верхних отделов желудочно-кишечного тракта при лечении нестероидными противовоспалительными препаратами. НПВП стоят первыми в списке препаратов, вызывающих лекарственный гастрит и язву. К тому же их часто принимают длительными курсами или пожизненно. Н. pylori + приём НПВП = повышение риска язвы/гастрита, т. е. риск больше, чем просто при приёме НПВП.
- Перед началом длительной терапии Аспирином у пациентов с высоким риском развития язв и связанных с ними осложнений.
- Пациенты, длительно принимающие Аспирин в малых дозах и имеющие в анамнезе желудочно-кишечное кровотечение и перфорацию.
- Пациенты с гастроэзофагеальной рефлюксной болезнью, которым нужно длительно принимать ингибиторы протонной помпы (ИПП).
- Для профилактики рака желудка в сообществах с высокой частотой этого заболевания. В России целенаправленный скрининг бессимптомных пациентов на хеликобактер не проводится. Диагностика ведётся только при первичной постановке диагноза, а доступность тестов сильно варьируется по регионам.
- Необъяснимая железодефицитная анемия или идиопатическая тромбоцитопеническая пурпура (аутоиммунное заболевание, при котором снижается количество тромбоцитов и повышается риск кровотечения) [3][5][6][10][13].
Анализ на хеликобактер пилори обязателен во всех перечисленных случаях: это исследование включено в клинические рекомендации по гастриту, язве желудка и двенадцатиперстной кишки. Но, к сожалению, даже при наличии показаний врачи в России редко назначают тесты на хеликобактер. При язвенной болезни и хроническом гастрите целесообразным проводить диагностику считают 85 % врачей, при ГЭРБ — 59,4 %, при НПВП-гастропатии — 32 %, при раке желудка – 30,7 % [9]. Такая ситуация связана с недостаточной информированностью о роли хеликобактера в развитии гастрита, язвы и рака желудка, низкой доступностью тестов в государственных клиниках, незнанием современных клинических рекомендаций и отсутствием времени на приёме для мотивации пациента на диагностику и последующее лечение этой инфекции.
Анализы на хеликобактер пилори
Все методы диагностики хеликобактериоза можно разделить на инвазивные (эндоскопические) и неинвазивные (неэндоскопические). Каждый метод имеет свои преимущества и недостатки.
К инвазивным методам относятся:
- Культуральное исследование — выделение культуры возбудителя при посеве материала из желудка, взятого при биопсии во время ЭГДС. Для выявления хеликобактера в биоптатах забор материала проводится в 5 стандартных точках (1–2 – малая и большая кривизна антрального отдела желудка, 3 — угол желудка, 4–5 — передняя и задняя стенка тела желудка).
- Гистологический или цитологический метод — окраска и осмотр под микроскопом тканей, полученных из желудка.
- Быстрый уреазный тест (БУТ) — материал из желудка помещают на индикаторную бумагу, при положительном тесте изменяется цвет.
- ПЦР — выявление ДНК бактерии в биоптате.
Эталонным методом диагностики считается эндоскопическое исследование со взятием биопсии, т. е. выявление инфекции в биоптатах под микроскопом. Таким способом можно выявить и последствия хеликобактериоза. Чувствительность метода 90–95 %, специфичность 88–95 % (вероятность ложноположительных или ложноотрицательных результатов) [2][6].
Для уреазной пробы с биоптатами, полученными при ЭГДС, чувствительность составляет 61–95 %, а специфичность 92 % [5][6].
Также можно провести бакпосев и определить чувствительность бактерии к антибиотикам, успешность метода составляет 90 % [2][5]. Обычно рекомендован быстрый уреазный тест, а бакпосев применяется, чтобы определить чувствительность хеликобактера к антибиотикам после неудачной 1 и 2-й линии терапии, чтобы подобрать препараты для 3-й линии.
К неинвазивным тестам на хеликобактер пилори относятся:
- Серологическое исследование, ИФА для определения антител IgG, IgM, IgA к H. pylori в сыворотке крови — точность не превышает 50 % [5].
- Выявление ДНК хеликобактера в кале методом ПЦР — чувствительность 95 %, специфичность 95–100 % [2][14].
- Выявление антигенов хеликобактера в кале методом иммунохроматографии — чувствительность 92 %, специфичность 94 % [6].
- Уреазный дыхательный тест (УДТ) с 13С-меченной мочевиной — чувствительность 90–95 %, специфичность 93 % [6]. Ложноотрицательные результаты возможны при недавнем приёме антибиотиков, препаратов висмута, сукральфата, антисекреторных средств: Н2-гистаминоблокаторов (Фамотидина), ИПП (Омепразола, Пантопразола, Эзомепразола, Рабепразола, Декслансопразола) [2].

13С-уреазный дыхательный тест
Если нет показаний или возможности выполнить ЭГДС, диагностика в первую очередь проводится с помощью УДТ или выявления антигенов в кале [8][9][11][12].
Подготовка к тесту на хеликобактер пилори
Необходимо отменить или исключить приём:
- ИПП — не менее чем за 2 недели до тестов;
- антибиотиков и препаратов висмута — не менее чем за 4 недели [5][7][10].
Лечение хеликобактериоза
Показания к лечению хеликобактериоза:
- язва двенадцатиперстной кишки и/или желудка;
- хронический гастрит, ассоциированный с Н. pylori;
- MALT-лимфома (в качестве терапии 1-й линии);
- cостояние до или после операции по поводу рака желудка;
- функциональная диспепсия;
- гастропатия, вызванная приёмом НПВС;
- необъяснимая железодефицитная анемия или идиопатическая тромбоцитопеническая пурпура [7][8].
Основа лечения хеликобактериоза, как и любой бактериальной инфекции, — это антибиотики. Применяются схемы из 3-х линий терапии. Каждая последующая линия терапии назначается при неэффективности предыдущей.
С учётом роста устойчивости хеликобактера пилори к антибиотикам продолжительность курса лечения теперь составляет 14 дней [8].
К сожалению, примерно треть схем лечения хеликобактер пилори, которые назначают российские врачи, не соответствуют современным рекомендациям и мировой практике [9]. Поэтому ниже для ознакомления представлены базовые алгоритмы эрадикационной терапии, т. е. лечения, направленного на уничтожение бактерии. Самостоятельно лечиться по ним нельзя, так как подобрать правильную дозировку и частоту приёма, учитывая все особенности организма конкретного пациента, может только врач, но они помогут свериться со схемой, которую назначил доктор.
Терапия первой линии: Ингибиторы протонной помпы (ИПП) + Кларитромицин + Амоксициллин. Длительность лечения — 14 дней (стандартный вариант тройной терапии) [7][11][12][13].
При аллергии на пенициллины последние заменяют на Метронидазол [2]. Эффективность этой комбинации связана резистентностью (устойчивостью) Н. рylori к Кларитромицину [5]. По данным от 2020 года, она составляет: в Москве — 10,9 %, в Санкт-Петербурге — 22,3 %, в Казани — 10 %, в Смоленске — 5,7 % [6][9]. Для регионов с резистентностью к Кларитромицину < 15 % рекомендовано проводить стандартную терапию первой линии (Амоксициллин + Кларитромицин) как наиболее эффективную [8][10].
Если информация о резистентности Н. рylori к Кларитромицину отсутствует или резистентность > 15 %, в качестве первой линии рекомендовано применять квадротерапию с висмутом [8][10][11][12].
Терапия второй линии показана при неэффективности первой: ИПП + Метронидазол + Тетрациклин + Висмута субцитрат (стандартный вариант квадротерапии с висмутом). Длительность — 14 дней [2][5][7][8][12].
Терапия третьей линии проводится при неэффективности второй: необходимо предварительно сделать ЭГДС с забором биоптатов и посевом для выделения культуры Н. рylori и определить чувствительность к антибиотикам. Дальнейшая терапия включает ИПП с антибиотиком, к которому чувствительна бактерия. Длительность также 14 дней. Если определить чувствительность к препаратам невозможно, проводится терапия ранее не применявшимися антибиотиками в сочетании с висмутом [6].
Успех эрадикации зависит от выполнения всех рекомендаций врача. Нельзя пропускать приёмы препаратов, изменять дозу или длительность лечения.
Диета при лечении хеликобактериза не нужна. Соблюдение общих принципов здорового питания уменьшает симптомы диспепсии, но сами продукты на развитие гастрита или язвы не влияют.
Чтобы повысить эффективность эрадикационной терапии и снизить риск развития диареи и вздутия живота, могут использоваться пробиотики, содержащие штаммы B. bifidum, B. longum, B. infantis, L. rhamnosus [7]. Также положительный эффект дают штаммы лактобацилл и Saccharomyces boulardii [8].
Замечено, что у тех, кто длительно принимает ИПП, хеликобактер пилори поражает не антральный отдел, а тело желудка, и атрофия развивается быстрее. Поэтому перед длительными курсами этих препаратов рекомендовано провести эрадикацию Н. рylori [2].
Контроль эффективности терапии
После завершения лечения необходимо контролировать эффективность эрадикационной терапии. В первую очередь для этого рекомендуется использовать уреазный дыхательный тест. Если такой возможности нет, нужно провести исследование на антигены Н. рylori в кале. Контрольные тесты следует делать не ранее чем через 4 недели после окончания курса терапии [2][9]. Это связано с ограниченной чувствительностью тестов — при неудачной эрадикации остаётся небольшое количество бактерий, которое меньше порога чувствительности тест-систем. Но через 4 недели их уровень достигает порога чувствительности и можно избежать ложноотрицательных результатов. По предельным срокам тестирования данных нет, но лучше не откладывать более чем на 6 месяцев после эрадикации.
Прогноз. Профилактика
Прогноз при своевременной эрадикации благоприятный. После успешной терапии инфекционный процесс затихает, слизистая оболочка желудка восстанавливается. При атрофическом гастрите слизистая восстанавливается частично и уменьшается атрофия.
Успешная эрадикация Н. рylori снижает риск рецидива язвенной болезни с 70 до 4–5 % в течение последующего года [3]. Также доказано, что если провести терапию до возникновения предраковой атрофии слизистой желудка, то можно предотвратить развитие рака желудка. Это является основанием для массовых скрининговых программ и лечения молодых людей в странах с высокой распространённостью заболевания [5][7][8].
Иногда хеликобактериоз не излечивается после первого курса терапии, именно поэтому разработано несколько линий. Часто неуспешная эрадикация связана с несоблюдением предписаний врача: понижением дозы препаратов, несоблюдением времени приёма и уменьшением продолжительности курса лечения. Реже неудача связана с устойчивостью H. рylori к антибиотикам.
Иногда контрольные анализы делают с опозданием или не проводят вовсе, что приводит к ложным выводам и повторное инфицирование принимают за неудачное лечение. Нарушение правил подготовки к контрольным исследованиям или использование неподходящих тестов может давать ложноположительные результаты.
Как правило, при хорошем контакте между пациентом и врачом, соблюдением всех предписаний по дозе, режиму и длительности приёма препаратов эффективность первой линии терапии достигает 90–96 % [5][6][7].
Профилактика хеликобактериоза
Специфическая профилактика ввиду низкой иммуногенности возбудителя не разработана, эффективная вакцина до сих пор не создана [5].
К неспецифическим мерам профилактики относится соблюдение правил личной гигиены. Нужно мыть руки перед едой и после похода в туалет, не пользоваться чужими зубными щётками и зубочистками, не облизывать соску ребёнка и не давайте её потом ему. Мыть посуду следует с моющим средством в горячей воде или ополаскивать горячей водой перед сушкой. Все продукты нужно готовить с соблюдением правил приготовления, овощи и фрукты необходимо тщательно мыть под проточной водой перед употреблением в пищу.
Еще не так давно считалось, что гастрит вызывают неправильное питание, еда всухомятку, стрессы и отсутствие горячего супа на обед. Потом ученые обнаружили связь этой болезни с бактерией хеликобактер пилори — и с тех пор подход к лечению заболеваний ЖКТ кардинально изменился.
Можно ли заразиться через посуду в ресторане, вызывает ли хеликобактер рак и нужно ли избавляться от бактерии, которая живет в организме 80% белорусов, рассказал врач-гастроэнтеролог с 40-летним опытом работы Георгий Матвеевич Усов.
Георгий Усов,
врач-гастроэнтеролог высшей категории
Минского клинического консультативно-диагностического центра,
кандидат медицинских наук
— Что такое хеликобактер? Это патогенная бактерия или условно-патогенная?
— Хеликобактер пилори (Helicobacter pylori) — бактерия, которая была открыта австралийскими учеными Робином Уорреном и Барри Маршаллом. За это открытие в 2005 году они получили Нобелевскую премию.
Хеликобактер — патогенная бактерия. Наличие ее в организме человека приводит к поражению слизистой оболочки желудка и двенадцатиперстной кишки и развитию таких заболеваний, как хронический гастрит, язва желудка и двенадцатиперстной кишки, рак желудка, мальтома желудка.
Сегодня хеликобактер — самая распространенная хроническая инфекция в мире.
— Какие факторы в таком случае провоцируют развитие гастрита, язвы, рака? И могут ли эти болезни возникнуть без участия хеликобактера?
— При наличии хеликобактера у всех людей выявляется какое-либо заболевание желудка. Выявление конкретного заболевания зависит от штамма хеликобактера. Штаммы H. руlori, имеющие в своем составе определенные генотипы, предрасполагают к развитию язвенной болезни и рака желудка. И если язвой желудка и двенадцатиперстной кишки или онкологическими заболеваниями заболевают не все инфицированные люди, то гастритом — все.

Верно и то, что данные болезни могут возникать и без хеликобактер пилори.
- Кроме гастритов, связанных с хеликобактером, имеются гастриты, связанные с забросом содержимого двенадцатиперстной кишки в желудок, так называемые рефлюксные (химические) гастриты, гастриты, связанные с образованием антител к слизистой оболочке желудка (аутоиммунные гастриты).
- Причиной язв может быть прием нестероидных противовоспалительных препаратов, ацетилсалициловой кислоты, изредка нервные факторы, погрешности в еде.
- Причиной раковых заболеваний могут быть погрешности в питании, канцерогенные вещества, поступающие в пищу, курение, наследственная предрасположенность и др.
— Как передается эта бактерия человеку? Можно ли заразиться от животных? А в ресторане через посуду?
— Путь передачи хеликобактера контактно-бытовой. Бактерия передается:
- через недостаточно чистую посуду, когда люди едят из одной тарелки или пьют из одной чашки, едят пищу друг у друга;
- в семье, когда родители пробуют пищу перед тем, как дать ее ребенку, или облизывают соску малыша;
- в случае использования людьми одной зубной щетки;
- через губную помаду;
- при отсутствии мытья рук после туалета и перед едой;
- через сексуальные поцелуи.
Хеликобактер также выявлен у кошек и собак, вследствие чего существует возможность заражения человека от них. Что касается ресторана, то, если грязная посуда плохо обрабатывается, появляется высокая возможность заражения хеликобактером.
— Какой процент людей в Беларуси живет с хеликобактером? Почему этот показатель выше, чем в Западной Европе и США?
— Качественных эпидемиологических исследований по распространению хеликобактера среди населения Беларуси не проводилось. Проводились лишь относительно небольшие исследования среди населения отдельных областей и отдельных групп населения.
Считается, что распространенность хеликобактера среди белорусов составляет около 70-80%.
Среди населения РФ по ряду исследований в отдельных российских регионах распространенность составляет от 65 до 90%. Данный показатель выше, чем в Западной Европе и США, в связи с недостаточно качественным соблюдением гигиены в нашей стране.

— Какие симптомы должны заставить человека сдать анализ на хеликобактер? Какие из них неочевидные, не связанные напрямую с ЖКТ?
— Диспепсические расстройства (боли, жжение в эпигастральной области — верхних отделах живота, тошнота, плохой аппетит, тяжесть в эпигастральной области, рвота и т. д.) требуют обследования на хеликобактер.
В некоторых случаях хеликобактер может быть причиной также:
- железодефицитной анемии;
- халитоза (плохого запаха изо рта);
- крапивницы.
Однако следует помнить, что данные заболевания могут возникать и по множеству других причин.
— Какие анализы на выявление хеликобактер существуют? Какие из них самые объективные?
— Существует несколько разновидностей анализов.
- Гистологическое исследование биопсийного материала из слизистой желудка, причем следует исследовать слизистую как антрального отдела, так и тела желудка.
- Быстрый уреазный тест. Тест выполняется в момент гастроскопии. Биопсия слизистой берется из полости желудка, помещается в среду, содержащую мочевину и такой индикатор, как феноловый красный. Уреазы преобразуют мочевину в аммиак, вследствие чего повышается рН среды, и желтый цвет образца (отрицательный) меняется на красный (положительный).
- С13-уреазный дыхательный тест на немецкой аппаратуре, достоверность которого более 92%.
- Российская модификация дыхательного теста — хелик-тест, достоверность которого, по данным ряда российских авторов, составляет от 30 до 80%.
- Определение антител к хеликобактеру IgM и IgG в крови.
- Исследование антигенов хеликобактера в кале.

Самыми объективными из анализов являются гистологический тест, С13-уреазный дыхательный тест на аппаратуре немецкой фирмы FAN, исследование антигенов хеликобактера в кале и быстрый уреазный тест. Исследование крови на антитела к хеликобактер пилори приемлемо при первичном исследовании до лечения хеликобактера. В то же время для контрольного исследования оно не годится, так как антитела к хеликобактеру остаются повышенными в течение нескольких лет в крови после излечения от хеликобактера, давая ложноположительный результат.
Хелик-тест из-за низкой достоверности нигде в мире, кроме нескольких стран СНГ, не применяется.
Полезная ссылка Где сдать анализ на хеликобактер Каталог лабораторий в Минске
— Что делать, если анализ положительный? Влияет ли, например, количественное значение антител в крови на степень опасности бактерии для здоровья?
— При положительном анализе на хеликобактер решается вопрос о проведении антихеликобактерной терапии. На степень опасности для здоровья количественное значение хеликобактера существенного значения не имеет, ибо высокая обсемененность хеликобактером в ряде случаев в наших исследованиях приводила к значительно меньшим изменениям слизистой оболочки, чем низкая, или существенно не отличалась. Причина — в индивидуальной резистентности (восприимчивости) организма к хеликобактеру.
При незначительных превышениях IgA желательно провести другой метод исследования хеликобактера, например С13-уреазный дыхательный тест или исследование кала на антигены хеликобактера, чтобы подтвердить или опровергнуть положительный результат.

— Всегда ли положительный анализ говорит о необходимости лечения? В каких случаях хеликобактер не лечат?
— Раньше считалось, что лечение хеликобактера следует проводить, только если имеются клинические проявления заболевания. Сейчас в связи с выявлением существенной роли хеликобактера в развитии рака желудка лечение рекомендуют проводить всем больным с хеликобактерной инфекцией.
В некоторых странах, в частности, Японии, лечение хеликобактера проводится всем больным бесплатно. При этом тем людям, которые отказываются лечиться от хеликобактера, при развитии у них рака желудка не оплачивают страховку.
У лиц с язвами желудка и двенадцатиперстной кишки санация хеликобактера приводит к уменьшению появления новых язв в три раза.
Лечение хеликобактера НЕ проводят:
- больным с аллергией и/или непереносимостью препаратов, предназначенных для лечения хеликобактера;
- тем, у кого все схемы лечения оказались неэффективными;
- отказывающимся от лечения пациентам.
На мой взгляд, больным с хроническим гастритом, у которых имеются лишь незначительные изменения слизистой оболочки желудка, от лечения можно временно воздержаться.
Лечение детей не проводят: существует большая вероятность повторного заражения из-за нахождения в детском коллективе и развития ряда побочных реакций, особенно при повторном лечении. Для детей желательно выделение отдельной посуды и соблюдение правил личной гигиены.

— Какое лечение назначается?
— Излечиться от хеликобактера полностью возможно только при назначении антибиотиков и блокаторов протоновой помпы (антисекреторных лекарственных средств — прим. ред.), усиливающих эффект антибиотиков, в ряде случаев в сочетании с препаратами висмута.
В последнее время выявлено бактерицидное действие некоторых пробиотиков в отношении хеликобактера.
Например, существует препарат, содержащий инактивированные бактерии пробиотического штамма Lactobacillus reuteri. Однако подобные препараты полностью от хеликобактера не излечивают.
— Должны ли параллельно лечиться домашние? Может ли такое быть, что у одного из членов семьи есть хеликобактер, а у остальных — нет?
— Да, лечение взрослых членов семьи при наличии у них хеликобактера должно проводиться, детям из-за указанных выше причин — нет. При этом наличие хеликобактера у всех членов одной семьи необязательно. Это зависит от индивидуальной резистентности организма к бактерии. В исследованиях и клинической практике неоднократно были случаи, когда хеликобактер не обнаруживался у отдельных членов семьи. Поэтому лечению всегда должны предшествовать анализы.
По теме: Как понять, что у вас гастрит? Названы 7 признаков
